Aspectos destacados del Síndrome Nefrótico
El síndrome nefrótico es un grupo de signos y síntomas causados por daño al glomérulo renal, produciendo excreción anormal de proteína en la orina.Autor: Dr. Checcaci Edgardo * Fuente: Artículo de revisión
Desarrollo
El síndrome nefrótico es un grupo de signos y síntomas causados por trastornos que producen cierto tipo de daño al glomérulo renal, produciendo excreción anormal de proteína en la orina. La condición primordial para el diagnóstico de SN es la proteinuria, con un nivel de de albúmina desproporcionadamente mayor que el de globulinas, consecuencia de una pérdida de la selectividad de la membrana glomerular.
En los niños, una proteinuria de 50mg/k24 horas o mas es un solo criterio de diagnóstico. Esta condición puede ocurrir como resultado de una infección, exposición farmacológica, malignidad, trastornos hereditarios o enfermedades que afecten múltiples sistemas corporales, como diabetes mellitus (la causa más común en adultos), lupus eritematoso sistémico, mielomamúltiple y amiloidosis.
También puede ocurrir en trastornos del riñón, como glomerulonefritis focal y glomeruloesclerosis segmental, enfermedad de cambios mínimos la causa más común en niños), glomerulonefritismembranosa y glomerulonefritis mesangiocapilar. De esta forma, se divide en dos grupos principales: el síndrome nefrótico primario, en el cual hay afección glomerular con hallazgos histopatológicos definidos y el síndrome nefrótico secundario a enfermedades sistémicas, infecciones, procesos alérgicos, intoxicaciones, neoplasias, problemas cardíacos y vasculares.
El síndrome nefrótico primario puede aparecer a cualquier edad, desde el recién nacido hasta el adulto. El SN neonatal o congénito, también llamado finlandés, se debe a una mutación genética en el gen de la nefrina, proteína de la membrana basal glomerular que participa en sitios ricos en aniones, que originan repulsión de electroquímica de las proteínas plasmáticas.
Dicho gen se localiza en el cromosoma 19q13.1 el SN primario de la niñez rara vez se presenta antes de los 18-24 meses de edad y la incidencia pico es alrededor de los 3 años. Aunque la causa del síndrome nefrótico idiopático con lesión mínima en el niño sigue sin identificar, aumentan las evidencias que sugieren que pueda deberse a una anormalidad de la función del linfocito T, quizás mediante la producción de un factor que incrementa la permeabilidad capilar. Este factor pudiera ser la interleucina-8 (IL-8) o una molécula similar a ésta.
La respuesta homeostática a las alteraciones que produce la hipoalbuminemia, la pérdida urinaria de proteínas y factores "inmunológicos" involucrados, condicionan las complicaciones en el síndrome nefrótico. Causas de síndrome nefrótico
En los niños, una proteinuria de 50mg/k24 horas o mas es un solo criterio de diagnóstico. Esta condición puede ocurrir como resultado de una infección, exposición farmacológica, malignidad, trastornos hereditarios o enfermedades que afecten múltiples sistemas corporales, como diabetes mellitus (la causa más común en adultos), lupus eritematoso sistémico, mielomamúltiple y amiloidosis.
También puede ocurrir en trastornos del riñón, como glomerulonefritis focal y glomeruloesclerosis segmental, enfermedad de cambios mínimos la causa más común en niños), glomerulonefritismembranosa y glomerulonefritis mesangiocapilar. De esta forma, se divide en dos grupos principales: el síndrome nefrótico primario, en el cual hay afección glomerular con hallazgos histopatológicos definidos y el síndrome nefrótico secundario a enfermedades sistémicas, infecciones, procesos alérgicos, intoxicaciones, neoplasias, problemas cardíacos y vasculares.
El síndrome nefrótico primario puede aparecer a cualquier edad, desde el recién nacido hasta el adulto. El SN neonatal o congénito, también llamado finlandés, se debe a una mutación genética en el gen de la nefrina, proteína de la membrana basal glomerular que participa en sitios ricos en aniones, que originan repulsión de electroquímica de las proteínas plasmáticas.
Dicho gen se localiza en el cromosoma 19q13.1 el SN primario de la niñez rara vez se presenta antes de los 18-24 meses de edad y la incidencia pico es alrededor de los 3 años. Aunque la causa del síndrome nefrótico idiopático con lesión mínima en el niño sigue sin identificar, aumentan las evidencias que sugieren que pueda deberse a una anormalidad de la función del linfocito T, quizás mediante la producción de un factor que incrementa la permeabilidad capilar. Este factor pudiera ser la interleucina-8 (IL-8) o una molécula similar a ésta.
La respuesta homeostática a las alteraciones que produce la hipoalbuminemia, la pérdida urinaria de proteínas y factores "inmunológicos" involucrados, condicionan las complicaciones en el síndrome nefrótico. Causas de síndrome nefrótico
I. Primarias o idiopáticas
o Nefrosis lipoidea - Lesiones glomerulares mínimas
Proliferación glomerular mesangial difusa
Esclerosis glomerular segmentaria y focal
o Glomerulonefritis por complejos inmunes
Proliferación mesangial endocapilar Membranoproliferativa Tipos I y II
Extramembranosa (membranosa)
o Síndrome nefrótico congénito
II. Síndrome nefrótico secundario
o Enfermedades sistémicas - Lupus eritematoso sistémico
Púrpura de Henoch Shöenlein - Diabetes mellitus - Amiloidosis renal
Pan-arteritis nodosa - Enfermedad de células falciformes
o Infecciones - Sífilis congénita - Toxoplasmosis congénita
Hepatitis B y C - Paludismo - Nefritis por shunt
Asociado al síndrome de Inmunodeficiencia adquirida
Nefritis aguda post estreptocóccica - Tuberculosis
Endocarditis estreptocóccica
o Alérgicas - Enfermedad del suero - Picadura de abeja
Ortiga venenosa - Pólenes
o Cardíacas y vasculares - Trombosis de vena cava y renal
Pericarditis constrictiva - Falla cardíaca congestiva
Enfermedad tricuspídea
o Neoplasias -- Tumor de Wilms - Neuroblastoma
Enfermedad de Hodking - Leucemia
o Intoxicaciones - Bismuto -Mercuriales - Sales de Oro
Trimetadiona y parametadiona -
o Otros - Disgenesia gonadal XY - Síndrome Uña - Rotula
Criterios de diagnostico clinico
Los criterios diagnósticos son:
1) edema generalizado.
2) Hipoproteinemia (<2 g/dl, con albúmina desproporcionadamente baja respecto a las globulinas.
3) Cociente proteinuria/creatininuria en mg/dl >2 en la primera micción matinal o proteinuria de 24 horas > 50mg/kg de peso corporal.
4) Hipercolesterolemia (>200 mg/dl).
La disminución de la albúmina provoca un descenso de la presión oncótica plasmática, en consecuencia se genera edema generalizado al perderse líquido del intravascular al espacio intersticial.
Generalmente el edema se presenta como facial, especialmente periorbitario, y pretibial o escrotal.
Laboratorio
El principal dato de laboratorio es la proteinuria de 50 mg/kg 24 horas o mas. Es raro en el SN no complicado encontrar macrohematuria aunque en gran cantidad de casos existe microhematuria.
El colesterol sérico, la trigliceridemia y las lipoproteínas están aumentadas, desconociéndose por completo el o los mecanismos que producen éstos cambios.
Es bastante frecuente encontrar hipocalcemia, aunque rara vez es sintomática.
Debido al aumento de los factores de coagulación y de la trombina, y a una disminución de la actividad fibrinolítica y de la cantidad de inhibidores de la adhesión plaquetaria que caractterizan a este sindrome, los pacientes tienen riesgo aumentado de trombosis.
El nivel de inmunoglobulana G también está disminuído. Los pacientes nefróticos pueden presentar alteraciones en el ionograma tales como hiponatremia e hipercalemia.Indicaciones de biopsia renal y tratamiento
o Nefrosis lipoidea - Lesiones glomerulares mínimas
Proliferación glomerular mesangial difusa
Esclerosis glomerular segmentaria y focal
o Glomerulonefritis por complejos inmunes
Proliferación mesangial endocapilar Membranoproliferativa Tipos I y II
Extramembranosa (membranosa)
o Síndrome nefrótico congénito
II. Síndrome nefrótico secundario
o Enfermedades sistémicas - Lupus eritematoso sistémico
Púrpura de Henoch Shöenlein - Diabetes mellitus - Amiloidosis renal
Pan-arteritis nodosa - Enfermedad de células falciformes
o Infecciones - Sífilis congénita - Toxoplasmosis congénita
Hepatitis B y C - Paludismo - Nefritis por shunt
Asociado al síndrome de Inmunodeficiencia adquirida
Nefritis aguda post estreptocóccica - Tuberculosis
Endocarditis estreptocóccica
o Alérgicas - Enfermedad del suero - Picadura de abeja
Ortiga venenosa - Pólenes
o Cardíacas y vasculares - Trombosis de vena cava y renal
Pericarditis constrictiva - Falla cardíaca congestiva
Enfermedad tricuspídea
o Neoplasias -- Tumor de Wilms - Neuroblastoma
Enfermedad de Hodking - Leucemia
o Intoxicaciones - Bismuto -Mercuriales - Sales de Oro
Trimetadiona y parametadiona -
o Otros - Disgenesia gonadal XY - Síndrome Uña - Rotula
Criterios de diagnostico clinico
Los criterios diagnósticos son:
1) edema generalizado.
2) Hipoproteinemia (<2 g/dl, con albúmina desproporcionadamente baja respecto a las globulinas.
3) Cociente proteinuria/creatininuria en mg/dl >2 en la primera micción matinal o proteinuria de 24 horas > 50mg/kg de peso corporal.
4) Hipercolesterolemia (>200 mg/dl).
La disminución de la albúmina provoca un descenso de la presión oncótica plasmática, en consecuencia se genera edema generalizado al perderse líquido del intravascular al espacio intersticial.
Generalmente el edema se presenta como facial, especialmente periorbitario, y pretibial o escrotal.
Laboratorio
El principal dato de laboratorio es la proteinuria de 50 mg/kg 24 horas o mas. Es raro en el SN no complicado encontrar macrohematuria aunque en gran cantidad de casos existe microhematuria.
El colesterol sérico, la trigliceridemia y las lipoproteínas están aumentadas, desconociéndose por completo el o los mecanismos que producen éstos cambios.
Es bastante frecuente encontrar hipocalcemia, aunque rara vez es sintomática.
Debido al aumento de los factores de coagulación y de la trombina, y a una disminución de la actividad fibrinolítica y de la cantidad de inhibidores de la adhesión plaquetaria que caractterizan a este sindrome, los pacientes tienen riesgo aumentado de trombosis.
El nivel de inmunoglobulana G también está disminuído. Los pacientes nefróticos pueden presentar alteraciones en el ionograma tales como hiponatremia e hipercalemia.Indicaciones de biopsia renal y tratamiento
1- SN resistente a los corticoides y con proteinuria y edema persistente después de una serie completa de prednisona.
2- SN resistente a los corticoides y mas de 2 recaídas en seis meses.
3- Complemento sérico bajo en el primer episodio, no relacionado a glomerulonefritis postinfecciosa aguda, con el fin de descatar glomerulopatías membranoproliferativas.
4- SN con hipertensión a la presentación.
5- Inicio en menores de 1 años de edad.
6- Inicio en mayores de 10 años.
7- Lupus eritematosos sistémico.
8- Signos de insuficiencia renal crónica con elevación persistente de la urea y creatinina.
Tratamiento
El tratamiento del SN primario de la infancia es de apoyo y es determinado principalmente por el cuadro clínico del paciente. En agudo, el tratamiento debe dirigirse a la reposición de líquido del espacio vascular y a estimular la diuresis para evitar la sobrecarga de volumen. Si bien, intuitivamente, se podría pensar que mediante la infusión intravenosa de albúmina mejoraría la presión oncótica , la eficacia de esta medida se ve considerablemente reducida por la filtración glomerular de las proteínas séricas.
No obstante en un paciente con edema pulmonar o con oligoanuria, la albúmina intravenosa ( 1g/ kg al 25% ) puede ser una medida eficaz para movilizar líquido hacia el espacio vascular. La albúmina intravenosa debe infundirse en forma continua durante 8 a 12 hs. Bajo estricto control dado que , una infusión demasiado rápida expone al niño al riesgo de insuficiencia cardíaca congestiva.
Al mejorar el espacio intravascular , mejora la percusión renal y con ella aumenta la posibilidad de reducir el volumen de líquido acumulado con la utilización de diuréticos . La furosemida es el diurético de elección a dosis de 0,5 a 2 mg/ kg IV
Los corticoides forman parte del pilar del tratamiento del paciente con síndrome nefrótico, en estos pacientes disminuyen la proteinuria, aceleran la resolución de los edemas y disminuyen el riesgo de infecciones (al disminuir la proteinuria disminuyendo la pérdida de inmuno- globulinas en orina).
Después de haber comprobado que la prueba cutánea para tuberculosis es negativa, se inicia el tratamiento con corticoides orales, siendo de elección la prednisona. Se utiliza el protocolo del grupo internacional para el estudio y tratamiento de las prednisona 60 mg/m2 superficie corporal/día en una toma en la mañana durante 4-6 semanas; después de la remisión, se debe mantener constante la dosis mientras se cambia a un régimen de tomas en días alternos durante otras seis semanas.
En los primeros días de tratamiento es fundamental mantener un balance hídrico adecuado., la alimentación debe contener cantidad de proteínas de alto valor biológico necesarias para el crecimiento. En la mayoría de los casos se recomienda dieta moderada en proteínas (1 gr de proteína por kilogramo de peso corporal al día). El sodio (sal) debe restringirse para ayudar en el control del edema. Puede hacer falta reponer la vitamina D si el síndrome nefrótico es crónico y no reacciona a la terapia.
Aproximadamente el 85-90% de los niños con un primer episodio de SN a cambios mínimos alcanza resultados satisfactorios con el tratamiento previamente descripto.
En la mayoría de los niños con síndrome nefrótico a cambios mínimos la proteinuria desaparece hacia la tercera semana de tratamiento con corticoides orales. Un pequeño porcentaje de niños que no queda completamente libre de proteinuria ,por lo menos de 3 a 5 días, o con persistencia de la proteinuria después de los tres meses son clasificados como pacientes con SN con recaídas frecuentes , dependientes de corticoides o resistentes a los corticoides respectivamente. Para muchos de estos pacientes pueden ser necesarias diferentes estrategias con corticoides u otros tratamientos que escapan al motivo de esta actualización.Complicaciones
Las infecciones son la principal causa de muerte en el niño con síndrome nefrótico. La predisposición a infecciones se debe al descenso de inmunoglobulinas, el líquido de edema que actúa como un medio de cultivo, la deficiencia proteica, la terapéutica "inmunosupresora", el descenso de la perfusión esplénica debido a la hipovolemia y la pérdida por la orina de un componente del complemento (factor B-properdina) que opsoniza determinadas bacterias.
La peritonitis primaria es el tipo de infección más frecuentemente observada, presentando una mortalidad del 1-2% asociada al SN, también pueden verse infecciones en pulmón, piel ( celulitis y erisipela), SNC y septicemia.
El organismo causal más frecuente es el Streptococcus pneumoniae, pero también pueden encontrarse bacterias gramnegativas principalmente la E. coli. El estafilococo es un germen muy raro en la peritonitis y entre 15 y 50 % de los cultivos de líquido peritoneal son negativos.
La presentación clínica es la de un cuadro de abdomen agudo, con náuseas, vómitos, dolor abdominal y fiebre. se recomienda para el tratamiento la penicilina asociada con un aminoglucósido o una cefalosporina de tercera generación. La Academia Americana de Pediatría recomienda aplicar la vacuna neumocócica polivalente en los nefróticos mayores de 2 años de edad y penicilina profilactica a los menores de esa edad.
Además de las infecciones, otro factor que contribuye a la morbimortalidad asociada al sindrome nefrótico es el tromboembolismo. Addis 1948 fue el primero en llamar la atención sobre la asociación entre un estado de hipercoagulabilidad y el síndrome nefrótico.Kendall y otros encontraron niveles elevados de fibronógeno, factores V, VII, VIII y X, trombocitosis moderada y generación acelerada de tromboplastina en el adulto nefrótico.
Los niños con SN, ya sea primer episodio o recurrencia tienen riesgo de trombosis, sin embargo no se justifica la administración de anticoagulantes durante la remisión, dado que la coagulopatía es el resultado de alteraciones en las proteínas séricas generadas por la pérdida proteica renal.
La hiperagregación plaquetaria aparece en todos los niños con SN agudo.
La trombosis de la vena renal es la más frecuente complicación tromboembólica en el nefrótico, pero otras venas pueden afectarse. Las trombosis arteriales son raras, pero se asocia con morbilidad grave y aun mortalidad.
Otra complicación presente en el SN es la afectación del crecimiento. Datos clínicos sugieren que la proteinuria puede causar la marcada detención del crecimiento que se observa en el SN congénito.puede haber pérdida de proteínas transportadoras del factor de crecimiento tipo insulina (IGF), causando menores concentraciones séricas de IGF-I e IGF-II. También hay que tener presente que altas dosis de corticoides pueden afectar el crecimiento.
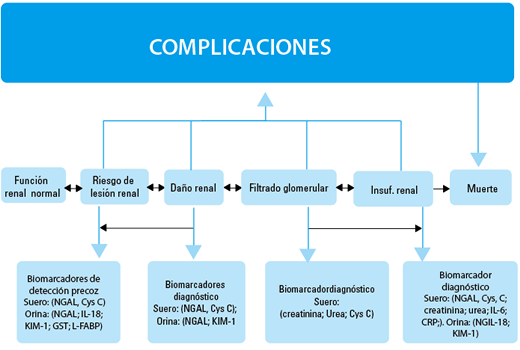
La insuficiencia renal aguda (IRA) es una complicación infrecuente en el síndrome nefrótico idiopático del niño y se piensa que ocurre como una consecuencia de una disminución severa de la volemia, trombosis bilateral de las venas renales, pielonefritis, hipertensión severa o disfunción inducida por drogas. La mayoría de los pacientes con lesión mínima que presentan IRA tienen anasarca, proteinuria masiva y oliguria y la biopsia renal muestra evidencias de edema intersticial marcado, pero no de necrosis tubular aguda.
En resumen la IRA es una complicación potencial en el niño nefrótico con edema severo, está relacionada con lesión tubular isquémica.
Si bien la hiperlipidemia caracteriza al SN, generalmente no genera complicaciones clínicas. Dado que la mayoría de los SN a cambios mínimos responde a los corticoides, la hiperlipidemia generalmente desaparece entre las 4-6 semanas. En cambio en las formas crónicas, puede ser necesario realizar cambios en la dieta e incluso tratamiento medicamentoso.
2- SN resistente a los corticoides y mas de 2 recaídas en seis meses.
3- Complemento sérico bajo en el primer episodio, no relacionado a glomerulonefritis postinfecciosa aguda, con el fin de descatar glomerulopatías membranoproliferativas.
4- SN con hipertensión a la presentación.
5- Inicio en menores de 1 años de edad.
6- Inicio en mayores de 10 años.
7- Lupus eritematosos sistémico.
8- Signos de insuficiencia renal crónica con elevación persistente de la urea y creatinina.
Tratamiento
El tratamiento del SN primario de la infancia es de apoyo y es determinado principalmente por el cuadro clínico del paciente. En agudo, el tratamiento debe dirigirse a la reposición de líquido del espacio vascular y a estimular la diuresis para evitar la sobrecarga de volumen. Si bien, intuitivamente, se podría pensar que mediante la infusión intravenosa de albúmina mejoraría la presión oncótica , la eficacia de esta medida se ve considerablemente reducida por la filtración glomerular de las proteínas séricas.
No obstante en un paciente con edema pulmonar o con oligoanuria, la albúmina intravenosa ( 1g/ kg al 25% ) puede ser una medida eficaz para movilizar líquido hacia el espacio vascular. La albúmina intravenosa debe infundirse en forma continua durante 8 a 12 hs. Bajo estricto control dado que , una infusión demasiado rápida expone al niño al riesgo de insuficiencia cardíaca congestiva.
Al mejorar el espacio intravascular , mejora la percusión renal y con ella aumenta la posibilidad de reducir el volumen de líquido acumulado con la utilización de diuréticos . La furosemida es el diurético de elección a dosis de 0,5 a 2 mg/ kg IV
Los corticoides forman parte del pilar del tratamiento del paciente con síndrome nefrótico, en estos pacientes disminuyen la proteinuria, aceleran la resolución de los edemas y disminuyen el riesgo de infecciones (al disminuir la proteinuria disminuyendo la pérdida de inmuno- globulinas en orina).
Después de haber comprobado que la prueba cutánea para tuberculosis es negativa, se inicia el tratamiento con corticoides orales, siendo de elección la prednisona. Se utiliza el protocolo del grupo internacional para el estudio y tratamiento de las prednisona 60 mg/m2 superficie corporal/día en una toma en la mañana durante 4-6 semanas; después de la remisión, se debe mantener constante la dosis mientras se cambia a un régimen de tomas en días alternos durante otras seis semanas.
En los primeros días de tratamiento es fundamental mantener un balance hídrico adecuado., la alimentación debe contener cantidad de proteínas de alto valor biológico necesarias para el crecimiento. En la mayoría de los casos se recomienda dieta moderada en proteínas (1 gr de proteína por kilogramo de peso corporal al día). El sodio (sal) debe restringirse para ayudar en el control del edema. Puede hacer falta reponer la vitamina D si el síndrome nefrótico es crónico y no reacciona a la terapia.
Aproximadamente el 85-90% de los niños con un primer episodio de SN a cambios mínimos alcanza resultados satisfactorios con el tratamiento previamente descripto.
En la mayoría de los niños con síndrome nefrótico a cambios mínimos la proteinuria desaparece hacia la tercera semana de tratamiento con corticoides orales. Un pequeño porcentaje de niños que no queda completamente libre de proteinuria ,por lo menos de 3 a 5 días, o con persistencia de la proteinuria después de los tres meses son clasificados como pacientes con SN con recaídas frecuentes , dependientes de corticoides o resistentes a los corticoides respectivamente. Para muchos de estos pacientes pueden ser necesarias diferentes estrategias con corticoides u otros tratamientos que escapan al motivo de esta actualización.Complicaciones
Las infecciones son la principal causa de muerte en el niño con síndrome nefrótico. La predisposición a infecciones se debe al descenso de inmunoglobulinas, el líquido de edema que actúa como un medio de cultivo, la deficiencia proteica, la terapéutica "inmunosupresora", el descenso de la perfusión esplénica debido a la hipovolemia y la pérdida por la orina de un componente del complemento (factor B-properdina) que opsoniza determinadas bacterias.
La peritonitis primaria es el tipo de infección más frecuentemente observada, presentando una mortalidad del 1-2% asociada al SN, también pueden verse infecciones en pulmón, piel ( celulitis y erisipela), SNC y septicemia.
El organismo causal más frecuente es el Streptococcus pneumoniae, pero también pueden encontrarse bacterias gramnegativas principalmente la E. coli. El estafilococo es un germen muy raro en la peritonitis y entre 15 y 50 % de los cultivos de líquido peritoneal son negativos.
La presentación clínica es la de un cuadro de abdomen agudo, con náuseas, vómitos, dolor abdominal y fiebre. se recomienda para el tratamiento la penicilina asociada con un aminoglucósido o una cefalosporina de tercera generación. La Academia Americana de Pediatría recomienda aplicar la vacuna neumocócica polivalente en los nefróticos mayores de 2 años de edad y penicilina profilactica a los menores de esa edad.
Además de las infecciones, otro factor que contribuye a la morbimortalidad asociada al sindrome nefrótico es el tromboembolismo. Addis 1948 fue el primero en llamar la atención sobre la asociación entre un estado de hipercoagulabilidad y el síndrome nefrótico.Kendall y otros encontraron niveles elevados de fibronógeno, factores V, VII, VIII y X, trombocitosis moderada y generación acelerada de tromboplastina en el adulto nefrótico.
Los niños con SN, ya sea primer episodio o recurrencia tienen riesgo de trombosis, sin embargo no se justifica la administración de anticoagulantes durante la remisión, dado que la coagulopatía es el resultado de alteraciones en las proteínas séricas generadas por la pérdida proteica renal.
La hiperagregación plaquetaria aparece en todos los niños con SN agudo.
La trombosis de la vena renal es la más frecuente complicación tromboembólica en el nefrótico, pero otras venas pueden afectarse. Las trombosis arteriales son raras, pero se asocia con morbilidad grave y aun mortalidad.
Otra complicación presente en el SN es la afectación del crecimiento. Datos clínicos sugieren que la proteinuria puede causar la marcada detención del crecimiento que se observa en el SN congénito.puede haber pérdida de proteínas transportadoras del factor de crecimiento tipo insulina (IGF), causando menores concentraciones séricas de IGF-I e IGF-II. También hay que tener presente que altas dosis de corticoides pueden afectar el crecimiento.
La insuficiencia renal aguda (IRA) es una complicación infrecuente en el síndrome nefrótico idiopático del niño y se piensa que ocurre como una consecuencia de una disminución severa de la volemia, trombosis bilateral de las venas renales, pielonefritis, hipertensión severa o disfunción inducida por drogas. La mayoría de los pacientes con lesión mínima que presentan IRA tienen anasarca, proteinuria masiva y oliguria y la biopsia renal muestra evidencias de edema intersticial marcado, pero no de necrosis tubular aguda.
En resumen la IRA es una complicación potencial en el niño nefrótico con edema severo, está relacionada con lesión tubular isquémica.
Si bien la hiperlipidemia caracteriza al SN, generalmente no genera complicaciones clínicas. Dado que la mayoría de los SN a cambios mínimos responde a los corticoides, la hiperlipidemia generalmente desaparece entre las 4-6 semanas. En cambio en las formas crónicas, puede ser necesario realizar cambios en la dieta e incluso tratamiento medicamentoso.